Tabla de contenidos
Toggle¿Qué es la endometriosis?
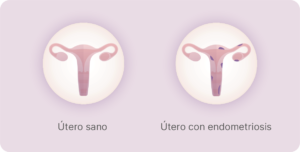
La endometriosis es una enfermedad o trastorno relacionado con el aparato reproductor femenino, concretamente con la capa de tejido mucoso que recubre la cavidad uterina, denominada endometrio.
De forma muy resumida, os explicamos cómo funciona el endometrio: los ovarios producen en cada ciclo hormonas, que hacen que el endometrio, se engrose, creando una capa indispensable para la implantación embrionaria. En los casos en que no se produce la gestación, el tejido endometrial se expulsa habitualmente, junto con sangre a través de la menstruación.
Hablamos de endometriosis cuando el tejido endometrial crece fuera del útero, en otras partes del cuerpo, como pueden ser los ovarios, trompas de Falopio, intestinos, vejiga, etc…
¿Existen diferentes tipos de endometriosis?
Sí que podemos encontrar diferentes tipos o grados de esta enfermedad, dependiendo, de la zona o ubicación donde se haya producido el crecimiento celular anómalo; o bien por el grado de afectación y cantidad de tejido encontrado fuera de la cavidad uterina.
Grados de endometriosis
Se trata de una enfermedad crónica y progresiva, con lo cual las células endometriales extrauterinas, pueden ir penetrando con mayor o menor intensidad en diferentes áreas. De esta forma, podemos hacer una clasificación en función del grado de afectación que iría del I al IV.
- Grado I (mínima): Implantes aislados y sin adherencias.
- Grado II (leve): Implantes superficiales menores de 5 cm. Adheridos o diseminados sobre la superficie del peritoneo y ovarios.
- Grado III (Moderada): Implantes múltiples superficiales o invasivos.
Adherencias alrededor de las trompas o peri ováricas, que pueden
ser evidentes. - Grado IV (Severa): Implantes múltiples, superficiales y profundos
que incluyen grandes endometriomas ováricos (quistes). Usualmente se
observan adherencias membranosas extensas.
*Información extraída de la Guía de atención a las mujeres con endometriosis en el Sistema Nacional de Salud (SNS)
Tipos de endometriosis
Además, podemos hacer una clasificación en función de la localización de la endometriosis:
- Endometriosis peritoneal superficial (tipo I). Es la forma más frecuente de este trastorno. El tejido suele implantarse en la zona más superficial de los ovarios y el peritoneo superficial. Aparecen como lesiones de color rojizo e incluso pueden formarse pequeñas cicatrices.
- Endometriosis ovárica (tipo II). En este caso, estaríamos hablando de pequeños quistes que contienen un fluido marrón (de ahí que se conozcan como quistes de chocolate) y suelen adherirse en la fosa ovárica, las trompas y el intestino.
- Endometriosis profunda (tipo III). Esta sería la forma más grave de endometriosis. En este caso, los nódulos se adhieren en las capas más profundas del peritoneo y de toda la cavidad pélvica. Y, aunque, este tipo de endometriosis es menos frecuente, puede suponer problemas importantes para la paciente.
¿Qué causa la endometriosis?
Se desconocen cuáles son las causas exactas que producen la enfermedad, aunque hay estudios que indican que las células endometriales podrían salir del útero a través de las trompas de Falopio en dirección a la cavidad pélvica, esto se conoce como menstruación retrógrada. Aunque, también se sabe, que muchas mujeres con este tipo de menstruación no llegan a desarrollar endometriosis, por lo que se barajan otros factores desencadenantes de la enfermedad.
Existen otras teorías, como por ejemplo, el paso de las células endometriales a través de los vasos sanguíneos o el sistema linfático, además, hay estudios que vinculan el sistema inmunitario de la mujer con el desarrollo de la endometriosis.
A parte de todo esto, se han detectado otros factores que se han relacionado con el desarrollo de la enfermedad, como una predisposición genética o el inicio de la menstruación a una edad temprana (menarquía precoz).
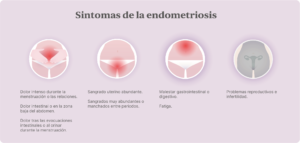
¿Cuáles son los síntomas de la endometriosis?
Los síntomas más frecuentes son:
- Dolor intenso durante la menstruación o las relaciones sexuales.
- Dolor intestinal o en la zona baja del abdomen.
- Dolor tras las evacuaciones intestinales o al orinar durante la menstruación.
- Sangrado uterino abundante.
- Sangrados muy abundantes o manchados entre periodos.
- Malestar gastrointestinal o digestivo
- Fatiga.
- Problemas reproductivos e infertilidad.
En cualquier caso, uno de los síntomas más recurrentes y que más afecta a la salud y la calidad de vida de las mujeres que sufren endometriosis, es el dolor pélvico agudo que suele afectar al 75% de ellas. Principalmente, suele aparecer durante el periodo menstrual y, a veces, el dolor suele ir en aumento con el paso del tiempo.
Además, muchas mujeres, a pesar de haber tenido reglas dolorosas u otros síntomas, no han descubierto que padecen endometriosis hasta que no han intentado quedarse embarazadas, encontrando problemas para lograr la gestación y detectando este trastorno que afecta, en muchos casos, a su fertilidad.
El diagnóstico de la endometriosis:
El primer paso para poder hacer el diagnóstico es acudir al médico en caso de tener algunos de los síntomas mencionados.
Pero debéis tener en cuenta que no siempre estos síntomas o signos están presentes. Es más, hay casos de mujeres con endometriosis en un grado avanzado que apenas sienten dolor y casos de mujeres con pequeñas adherencias peritoneales (abdomino-pélvicas) que sienten dolores de mucha intensidad. Esa es la mayor complejidad a la hora de poder detectar la enfermedad. Es más, en muchos casos, el diagnóstico se realiza cuando la mujer encuentra dificultades para lograr un embarazo de manera natural, o incluso cuando se somete a una cirugía por cualquier otra causa, como por ejemplo una apendicitis.
En ocasiones, durante un examen ecográfico, por otras causas, se detectan focos endometríosicos de forma fortuita.
A esto se suma que muchas mujeres normalizan el dolor durante la regla, es decir, piensan que es normal que la regla duela, de manera que no acuden a consulta por ello.
Todos estos factores influyen para que el diagnóstico pueda ser tardío y, por tanto, la endometriosis se encuentre en un estado avanzado.¿Cuándo debería consultar con un especialista?
La pauta general debe ser: ante la menor duda de poder tener este trastorno, es decir, si tenemos algunos de los síntomas que hemos mencionado, si hay antecedentes en la familia, si tenemos reglas anómalas, o si llevamos tiempo buscando embarazo y no lo hemos conseguido.
¿Cómo saber si el dolor de regla es normal?
El dolor que sentimos en muchas ocasiones es causado por las contracciones del útero (similares a las que se producen durante el parto). Estas contracciones leves ayudan al útero a desprenderse del endometrio. Además, durante la menstruación se liberan unas sustancias llamadas prostaglandinas, que aumentan la intensidad de la contracción y, por lo tanto, pueden incrementan el dolor.
La dismenorrea o dolor durante la regla afecta en torno al 40-60 por ciento de las mujeres, pero hay algunas señales que pueden avisarnos de que estamos ante una dismenorrea secundaria, provocada por alguna otra causa de origen ginecológico, como podría ser endometriosis, quistes de ovario, la enfermedad inflamatoria pélvica, pólipos o miomas, adherencias intra-abdominales, obstrucción del canal endocervical…
Hay que prestar atención si:
- Eres mayor de 25 años y aparecen dolores severos por primera vez.
- El dolor nos impide llevar nuestras tareas cotidianas y no mejora con los tratamientos.
- El dolor empeora repentinamente.
- Aparece fiebre junto con el dolor.
- Tienes el mismo dolor incluso sin tener la regla.
- Dolor durante las relaciones sexuales
Si detectamos alguno de estos indicadores, lo mejor es acudir a nuestro/a ginecólogo/a para comprobar si el dolor está provocado por alguna otra cosa más allá de la simple menstruación.
Tratamiento para la endometriosis: ¿tiene cura?
Por desgracia, no podemos decir que la endometriosis tenga cura. No se puede prevenir, ni tampoco se puede curar, pero lo cierto es que existen tratamientos cada vez más eficaces que pueden paliar los síntomas y conseguir mejorar la calidad de vida de las pacientes.
La elección del abordaje terapéutico va a depender de las necesidades de la paciente y de cómo le esté afectando la enfermedad, si necesita aliviar los dolores, disminuir los sangrados o su deseo es conseguir un embarazo.
Existen diferentes alternativas de tratamientos:
Tratamientos farmacológicos con analgésicos
El dolor, como hemos dicho, es uno de los síntomas frecuentes e incluso uno de los más incapacitantes a nivel físico y psicológico.
Según las necesidades de las pacientes se pueden administrar:
- Analgésicos / antiinflamatorios, tales como el paracetamol, ibuprofeno, metamizol, etc.
- Antihiperalgésicos, por ejemplo, amitriptilina, duloxetina, gabapentina, pregabalina…
- Opioides, del tipo morfina, fentanilo, metadona, etc…
Es imprescindible que el tratamiento farmacológico sea individualizado y supervisado en todo momento por el profesional sanitario.
A veces, también se puede complementar con apoyo psicológico, fisioterapéutico o, en casos más complejos, derivarse a unidades del dolor.
Tratamientos hormonales
La terapia con compuestos hormonales es otra de las alternativas para paliar, principalmente, el dolor, porque, tampoco sería eficaz para evitar el desarrollo de la enfermedad. Además, unas mujeres responden mejor que otras a los tratamientos hormonales.
Existen diferentes variantes y formas de administración que pueden ser recomendables según cada caso:
- Anticonceptivos hormonales combinados. Son bastante eficaces porque producen una amenorrea controlada, de manera que se reduce el dolor. Suelen empelarse en casos leves de
 endometriosis.
endometriosis. - Progestágenos. Suelen utilizarse en endometriosis sintomáticas. Son derivados de la progesterona. Su efecto hace que se anule la ovulación y la menstruación, por lo que, en estos casos,
- pueden mejorar considerablemente los síntomas de la enfermedad.
- Hormona liberadora de gonadotropina (GnRH). Esta terapia consiste en la inducción de una menopausia reversible. Con su administración se impide la producción de las hormonas que regulan el ciclo menstrual, por lo que no habrá ovulación, ni menstruación, ni, por tanto, se producirá el crecimiento extrauterino de las células endometriales.
- Danazol. Es un inhibidor de la síntesis de esteroides, que contribuyen al desarrollo de la endometriosis. Puede resultar efectiva para el tratamiento de los síntomas de la endometriosis, pero su uso está muy limitado ya que puede tener efectos secundarios androgénicos. Suele recomendarse en casos de endometriosis severa.
- Dispositivo intrauterino de Levonorgestrel (DIU_LNG). Puede ser una terapia bastante eficaz, porque reduce el tamaño de las lesiones y puede reducir también el flujo menstrual.
Actualmente se desarrollan estudios con otros compuestos hormonales que podrían ser beneficiosos para el abordaje de los síntomas de la endometriosis.
Tratamientos quirúrgicos
Cuando los síntomas son graves y el grado de afectación también es alto, suele recomendarse la intervención quirúrgica. En muchos casos, se prescribe la cirugía después de haber pasado por tratamientos hormonales o analgésicos que no han sido eficaces.
La cirugía puede realizarse a través de la técnica laparoscópica. Hoy en día, es una técnica que aporta grandes ventajas, tanto para diagnosticar la enfermedad, como para extirpar las lesiones, ofreciendo mejores resultados y aumentando las posibilidades de que las pacientes puedan ser madres en el futuro
Ser madre con endometriosis
La endometriosis puede afectar a la fertilidad de la mujer de varias maneras:
- Puede distorsionar la anatomía de la pelvis o causar inflamación.
- Dejar cicatrices en las trompas de Falopio.
- Alterar el funcionamiento del sistema inmunológico.
- Afectar al entorno hormonal de los óvulos.
- Perjudicar la implantación del embrión.
- Alterar la calidad del óvulo.
Y, aunque muchas mujeres con endometriosis consiguen quedarse embarazadas, la infertilidad es algo muy vinculado a este trastorno. De hecho, muchos diagnósticos de endometriosis se producen, precisamente, cuando la mujer decide ser madre y no consigue la gestación tras un largo periodo de búsqueda. Se estima que entre un 30 % y un 50 % de las mujeres con endometriosis pueden tener problemas de fertilidad.
Por eso es muy importante acudir al especialista ante la sospecha de padecer la enfermedad. Además, del deseo reproductivo de la mujer va a depender también el abordaje terapéutico.

Gracias a las técnicas quirúrgicas y a los avances en reproducción asistida, el pronóstico de las pacientes con endometriosis que desean ser madres es muy bueno. Y muchas mujeres logran cumplir su deseo de tener un bebé.
Algunos de los tratamientos recomendables en estos casos son la Fecundación in Vitro o la Ovodonación. También la preservación de óvulos puede ser interesante en los casos más leves si se desea ser madre más adelante.
¿A cuántas mujeres afecta la endometriosis?
La endometriosis afecta aproximadamente al 10 % (190 millones) de las mujeres y niñas en edad reproductiva en todo el mundo. Y es una enfermedad que, tanto por su prevalencia, como por las repercusiones que tiene en la sociedad, debería tener un abordaje especial.
Según la Organización Mundial de la Salud (OMS), es una enfermedad con implicaciones sociales, económicas y de salud pública:
“Puede disminuir la calidad de vida debido al dolor intenso, la fatiga, la depresión, la ansiedad y la infertilidad. En algunas personas, la endometriosis provoca un dolor debilitante que les impide ir al trabajo o la escuela. En estas situaciones, controlar la endometriosis puede reducir el absentismo escolar o aumentar la capacidad de la persona para formar parte de la población activa. El dolor durante las relaciones sexuales debido a la endometriosis puede provocar la interrupción o la evitación del coito y afectar la salud sexual de las personas afectadas o de sus parejas. Controlar la endometriosis otorgará a las personas afectadas su derecho, como parte de la especie humana, al más alto nivel de salud sexual y reproductiva, calidad de vida y bienestar general”.
Asociaciones de afectadas
Como en cualquier otra enfermedad, el apoyo y la comprensión son fundamentales también para el afrontamiento de la endometriosis. Los grupos de apoyo y la integración en asociaciones de afectadas puede ser una formad de no sentirse solas y de hacer fuerza para visibilizar la enfermedad.
ADAEC (Asociación de Afectadas de endometriosis) precisamente es una de estas organizaciones y nació con el objetivo de dar voz a las mujeres que padecen endometriosis, ofrecer ayuda e incluso apoyo psicológico. Además, se esfuerzan en concienciar y dar a conocer entre la población en general la repercusión que puede tener la enfermedad.
Podéis encontrar más información sobre esta organización en la web de ADAEC.
Casos reales: superando la endometriosis
Ya habéis visto la prevalencia de esta enfermedad en España y escuchar los testimonios de otras afectadas os puede ayudar en vuestro camino. Cada mujer lo vive de una manera, pero la mayoría de ellas piden que se las escuche.
“Llevaba 5 años buscando un embarazo que nunca llegaba, mi ginecólogo me pedía paciencia porque yo estaba todavía rondando los 30. Cuando decidí cambiar de ginecólogo rápidamente comprobó que tenía quistes y que previsiblemente tuviera endometriosis. Nunca había tenido reglas muy dolorosas y me extrañó el diagnóstico, pero confié en él. Me operaron y me dijeron que tenía tejido endometrial en trompas, vejiga e intestino. Perdí una trompa y me dijeron que si quería quedarme embarazada tenía que recurrir a reproducción asistida. La recuperación fue bien y hoy tengo a dos niños preciosos que no sé si hubieran llegado a mi vida si no llego a perder la paciencia después de 5 años buscando el embarazo de manera natural”.
Lidia.
“Ya desde mis primeras reglas he tenido dolores muy fuertes durante la menstruación. Me horrorizaba pensar que al mes siguiente regresaría el dolor. De jovencita fui varias veces al ginecólogo, pero yo siempre pensé que eso era lo normal. Tomaba analgésicos, pero tampoco me hacían mucho efecto. Fui sobrellevando todo hasta que empecé a mantener relaciones sexuales y en las que también sentía dolor. Lo consulté con varios ginecólogos hasta que en una revisión me hablaron de la endometriosis. Los anticonceptivos me ayudaron a superar el dolor y desde entonces acudo a revisiones periódicas para controlar que no haya avanzado. Al menos sé lo que tengo y sé que esos dolores tan fuertes no eran normales”.
Isabel.
“Mi hermana fue madre a través de fecundación in vitro porque padecía de endometriosis. Yo nunca me planteé que pudiera pasarme a mi, hasta que intenté quedarme embarazada de manera natural y tras 2 años de búsqueda pedí ayuda a una clínica de fertilidad y allí me dijeron que yo también tenía endometriosis igual que mi hermana y que probablemente tendría que recurrir a una fecundación in vitro. Y así ha sido, he conseguido ser madre después de 2 intentos de fecundación in vitro.
Mónica.
Bibliografía
Guía de atención a las mujeres con endometriosis en el Sistema Nacional de Salud (SNS).
ESHRE Guideline Endometriosis.
Medios
Elle: Endometriosis: qué es, cuáles son los síntomas y cómo es el tratamiento para tratarla
ABC: Endometriosis: la importancia de un diagnóstico precoz para lograr un embarazo de éxito
El Debate: Qué es la endometriosis y por qué es importante si quieres ser madre